正畸治疗中,牙弓宽度是决定牙齿排列、咬合关系及面部对称性的核心参数,其准确性直接影响扩弓、减数等矫治方案的设计与治疗效果评估,牙弓宽度测量需结合临床检查与影像学分析,通过科学方法获取数据,为治疗提供可靠依据。
牙弓宽度测量的核心方法
牙弓宽度测量可分为直接测量法(模型测量)与间接测量法(影像学测量),二者需根据病例需求选择或结合使用。
(一)直接测量法:模型精准测量
直接测量法以实体牙模为基础,通过工具或软件获取数据,是临床最常用的方法,尤其适用于需精确获取牙弓形态的病例。
- 模型获取:先用藻酸盐印模材取模,灌注超硬石膏或直接扫描获取数字化模型(如iTero、3Shape口扫设备),确保模型无气泡、无变形,数字化模型需保存为STL格式以便后续分析。
- 测量工具:传统测量使用游标卡尺(精度0.02mm),数字化模型则通过专业软件(如Dolphin、OrthoInsight)自动定位标志点并计算距离。
- 关键测量点:
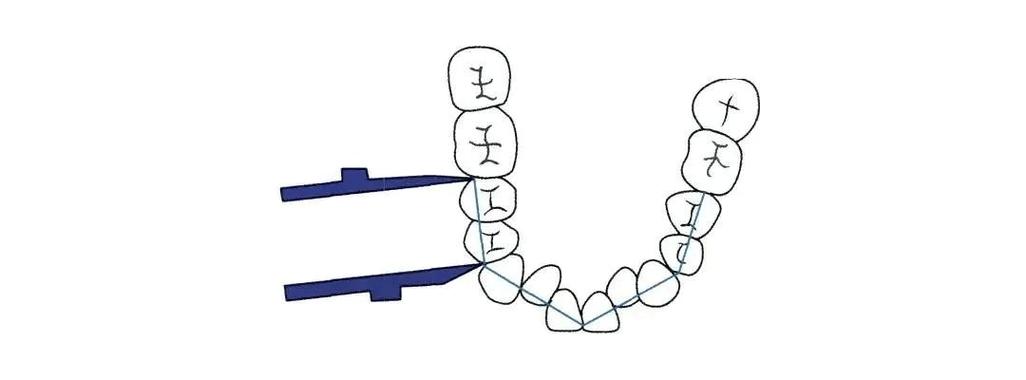
- 尖牙间宽度(Canine Width, CW):两侧上颌尖牙远中接触点间的直线距离,反映前牙区牙弓宽度,是决定微笑曲线的重要参数。
- 第一前磨牙间宽度(First Premolar Width, PPW):两侧第一前磨牙中央窝(或临床冠中心)间的距离,反映前磨牙区排列空间。
- 第一磨牙间宽度(First Molar Width, MW):两侧上颌第一磨牙近中颊尖(或中央窝)间的距离,是后牙区咬合稳定的关键,也是扩弓治疗的主要目标。
- 操作步骤:传统测量时,用游标卡尺尖端对准两侧标志点,保持卡尺与模型平面垂直;数字化模型则需在软件中重建牙弓中线,手动或自动定位标志点,软件自动输出距离值。
(二)间接测量法:影像学辅助分析
间接测量法通过影像学资料分析牙弓宽度,适用于无法取模(如患者 gag 反应)、需动态观察(如生长发育期)或需结合颅面结构分析的病例。
- 常用影像及工具:
- X线头颅侧位片:以腭平面(ANS-PNS)为参考平面,测量两侧上颌第一磨牙近中颊尖在腭平面垂直投影的距离,需用金属标尺校正X线放大率(通常放大率10%-15%)。
- 曲面断层片:可显示全牙弓,但存在影像重叠,精度较低,仅作粗略参考。
- CBCT:三维重建后,可在任意平面(冠状面、横截面)测量牙弓宽度,精准定位磨牙、前磨牙标志点,无需校正放大率,是复杂病例(如骨性扩弓、埋伏牙)的首选。
- 操作要点:影像测量需统一标志点定义(如磨牙测量以近中颊尖顶为准),避免因个体解剖差异导致误差;CBCT需选择层厚≤0.5mm的薄层扫描,确保图像清晰。
测量注意事项
- 时机选择:需在治疗前(基线)、治疗中(如每次复诊调整后)、治疗后(保持前)定期测量,动态监测牙弓宽度变化。
- 个体差异:不同年龄、性别、种族的牙弓宽度正常值不同(如成人上颌尖牙间宽度约30-34mm,第一磨牙间宽度约45-50mm),需参考人群标准数据,结合患者面部宽度、牙列拥挤度综合判断。
- 误差控制:传统模型需避免印材变形、石膏膨胀;数字化模型需确保口扫无运动伪影;影像测量需由同一操作者完成,减少人为误差。
不同测量方法对比
| 测量方法 | 常用工具 | 测量步骤 | 优点 | 缺点 |
|---|---|---|---|---|
| 直接测量法 | 游标卡尺/数字化软件 | 取模→定位标志点→测量 | 直观、无放大误差、精度高 | 依赖模型准确性、传统方法耗时 |
| 间接测量法(CBCT) | CBCT+三维软件 | 扫描→重建→定位点测量 | 三维精准、无创、可观察骨性变化 | 成本高、存在辐射(需权衡利弊) |
| 间接测量法(X线片) | 头颅侧位片+标尺 | 摄片→校正放大率→测量 | 普及率高、辐射剂量低 | 二维精度低、影像重叠干扰 |
相关问答FAQs
问题1:正畸牙弓宽度测量不足或过量会导致什么问题?
解答:测量不足可能导致扩弓不充分,牙齿拥挤无法解除,或扩弓后复发;过量则可能造成牙根吸收(磨牙区常见)、牙周支持组织损伤(牙槽骨裂开),甚至影响颞下颌关节功能(如关节紊乱),因此需精准测量,结合患者牙槽骨宽度、牙周健康状况制定个性化方案,避免过度扩弓。
问题2:数字化模型测量相比传统石膏模型有哪些优势?
解答:数字化模型测量可存储、传输便捷,支持远程会诊;三维动态观察可直观显示牙弓形态变化;软件自动定位标志点减少人为误差,且可模拟扩弓效果(如Insignia软件的虚拟排牙),辅助方案设计;传统模型易损坏、测量重复性差,数字化模型则能永久保存,提高效率与准确性。