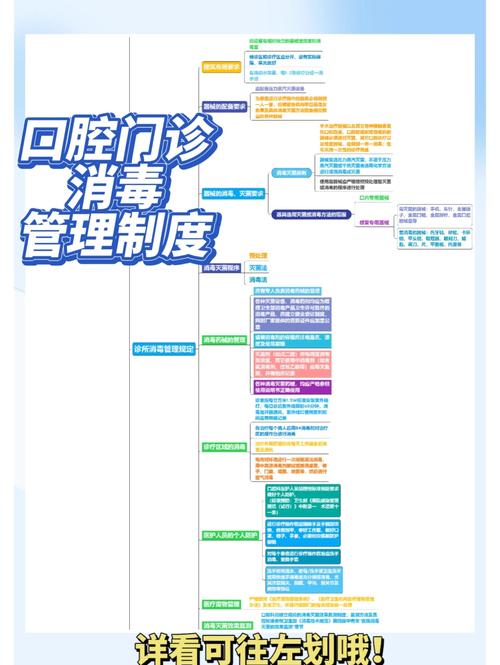
牙科诊所对器械和物品的灭菌是防止交叉感染的核心环节,必须采用经过验证、可靠且符合卫生标准的方法,以下是牙科领域最常用和推荐的灭菌方法:
高压蒸汽灭菌 (Autoclaving / Steam Sterilization)
- 原理: 利用饱和蒸汽在高压(通常103-137 kPa / 15-20 psi)和高温(通常121°C / 250°F 或 132-134°C / 270-273°F)下,使微生物的蛋白质变性、酶失活,从而达到灭菌效果。
- 优点:
- 灭菌效果可靠: 是公认的金标准,能有效杀灭包括细菌芽孢在内的所有微生物。
- 适用范围广: 适用于大多数耐高温、耐湿的牙科器械和物品,如:
- 金属器械(钻针、车针、洁治器、刮治器、拔牙钳、剪刀、镊子等)
- 玻璃制品(玻璃板、调拌刀等)
- 橡胶制品(某些橡胶圈、部分印模托盘 - 需确认材质)
- 耐高温塑料(如某些牙科手机、部分树脂调刀)
- 布类(包布、洞巾)
- 穿透力强: 蒸汽能穿透多孔材料。
- 经济高效: 运行成本相对较低,灭菌周期相对较快(通常3-15分钟)。
- 缺点:
- 不适用于不耐高温、不耐湿的材料(如某些精密电子设备、塑料、锐利器械的尖端可能变钝)。
- 需要专业设备(高压蒸汽灭菌器)和规范的操作流程。
- 需要定期进行监测(物理、化学、生物监测)。
- 关键点: 必须使用灭菌指示胶带/指示卡包内监测,并定期(至少每周一次)进行生物监测(使用嗜热脂肪芽孢杆菌指示剂)以验证灭菌效果。
化学灭菌 (Chemical Sterilization)
- 原理: 使用化学灭菌剂(通常是高效消毒剂)在特定浓度、温度和时间下,通过化学作用杀灭微生物。达到无菌水平(SAL 10⁻⁶)才叫灭菌,否则是高水平消毒。 牙科中用于灭菌的化学方法主要是浸泡灭菌。
- 常用灭菌剂:
- 戊二醛: 过去常用,但因其毒性、刺激性气味、需要长时间浸泡(10+小时)和严格冲洗要求,目前在国际上已逐渐被淘汰或限制用于灭菌,更多用于高水平消毒。不推荐作为首选灭菌方法。
- 过氧乙酸: 杀菌谱广,速度快,低温下有效,分解产物无毒(乙酸、氧气、水),适用于不耐高温湿热的器械,需要专用设备(如低温等离子体灭菌器有时会结合使用)或严格控制的浸泡系统。
- 过氧化氢: 常与其他因子(如过氧乙酸、等离子体)结合使用(见下文低温等离子体灭菌)。
- 优点:
适用于不耐高温、不耐湿的器械和物品(如一些电子设备、精密光学器械、部分塑料、橡胶)。
 (图片来源网络,侵删)
(图片来源网络,侵删) - 缺点:
- 灭菌时间通常比高压蒸汽长得多(数小时)。
- 灭菌剂可能残留,需要彻底冲洗,否则有毒性风险。
- 对器械材质有潜在腐蚀或损害风险。
- 灭菌效果受浓度、温度、时间、有机物污染等因素影响较大,监测要求严格。
- 戊二醛等存在职业健康和安全风险。
- 关键点: 必须使用经过验证的化学灭菌剂,严格遵守操作规程(浓度、温度、时间、冲洗),并使用相应的化学指示剂进行监测,生物监测同样重要。
干热灭菌 (Dry Heat Sterilization)
- 原理: 利用干热空气在高温(通常160-180°C / 320-356°F)下较长时间(通常1-2小时或更长)使微生物氧化、蛋白质变性而死亡。
- 优点:
- 适用于完全不耐湿、耐高温的物品。
- 对器械腐蚀性小(不会生锈)。
- 缺点:
- 灭菌时间长,穿透力弱(不如蒸汽),对多孔材料效果差。
- 温度要求高,可能损伤某些精密器械或使其变钝。
- 能耗相对较高。
- 适用物品:
- 玻璃制品(如玻璃注射器、培养皿)。
- 某些油脂、粉末、金属器械(如某些刀片、剪)。
- 不耐湿的精密器械(需确认材质)。
- 关键点: 需要专用干热灭菌箱,物品需充分干燥,不能有湿气,必须使用化学指示剂和生物指示剂(如枯草杆菌黑色变种芽孢)进行监测。
低温等离子体灭菌 (Low-Temperature Hydrogen Peroxide Plasma Sterilization)
- 原理: 在真空腔体内,注入过氧化氢(H₂O₂)蒸汽,然后激发产生低温等离子体(激发态的离子、电子、自由基等),等离子体具有强氧化性,能高效杀灭微生物,而过氧化蒸汽本身也有杀菌作用,整个过程在相对较低的温度(约45-55°C)和压力下进行。
- 优点:
- 低温: 对大多数不耐高温、不耐湿的器械和物品安全(如电子设备、精密光学器械、内窥镜、大量塑料、橡胶)。
- 灭菌周期相对较短: 通常在30-75分钟内完成(包括预处理、灭菌、通风)。
- 无毒残留: 最终分解产物是水和氧气,无需大量冲洗。
- 材料兼容性好: 广泛适用于现代牙科材料。
- 缺点:
- 设备昂贵。
- 对物品有要求:不能有管腔过长(lt;1米)、不能有吸收性材料(如纱布、棉球)、不能有金属腔体(等离子体无法有效穿透)。
- 需要专用包装材料(兼容等离子体的包装袋、指示卡)。
- 灭菌效果可能受物品装载方式、有机物污染影响。
- 关键点: 是现代牙科诊所处理不耐高温湿热的精密器械(如根管马达、根管锉、部分手机、内窥镜)的首选方法之一,必须使用配套的化学指示卡和生物指示剂进行监测。
其他方法(较少用于牙科核心器械灭菌)
- 环氧乙烷灭菌: 适用于非常不耐热不耐湿的复杂器械(如某些植入物、电子设备),但周期长(小时级)、有毒、需要特殊通风处理、环境要求高,在牙科日常使用中非常罕见。
- 辐照灭菌: 通常在工厂进行,用于一次性无菌医疗器械的生产,诊所内不使用。
牙科灭菌的关键原则与流程
- 分类: 将使用过的器械根据材质、污染程度、是否耐高温湿热进行分类。
- 清洁: 灭菌前必须彻底清洁! 这是灭菌成功的基础,通常在诊所内使用超声清洗和刷洗去除血液、组织碎屑等有机污染物。
- 干燥: 清洁后的器械必须彻底干燥,特别是准备进行干热灭菌或某些化学灭菌的器械。
- 包装: 将清洁干燥的器械使用合适的灭菌包装材料(如灭菌袋、灭菌卷、无纺布+指示胶带)进行包装,确保灭菌因子能穿透,并便于无菌取用,包装上需注明灭菌日期、失效日期、操作者等信息。
- 灭菌: 根据器械材质选择最合适的灭菌方法,并严格按照设备操作规程进行。
- 监测:
- 物理监测: 记录灭菌器的温度、压力、时间等参数。
- 化学监测: 使用包内(化学指示胶带/卡)和包外(指示胶带)指示剂,通过颜色变化初步判断灭菌条件是否达到。
- 生物监测: 使用最耐热的微生物指示剂(如嗜热脂肪芽孢杆菌或枯草杆菌黑色变种芽孢)定期(至少每周一次)验证灭菌程序是否能真正杀灭微生物,是灭菌效果的金标准监测。
- 储存: 灭菌合格的无菌物品应储存在清洁、干燥、通风、防尘的无菌物品存放区,避免二次污染,包装完好、在有效期内方可使用。
- 发放与使用: 严格遵循“先进先出”原则,无菌物品发放和使用时注意检查包装完整性、有效期和化学指示变色情况。
- 高压蒸汽灭菌 是牙科应用最广泛、最可靠、成本效益最高的核心灭菌方法,适用于绝大多数金属、玻璃、耐高温湿热的器械。
- 低温等离子体灭菌 是处理不耐高温湿热的精密器械(如电子设备、根管锉、部分手机)的首选现代方法,安全快速。
- 化学灭菌(如过氧乙酸) 作为补充,用于特定不耐高温湿热的器械,但需谨慎操作和严格监测。
- 干热灭菌 用于特定完全不耐湿的物品(如玻璃、某些金属)。
- 戊二醛 因其局限性和风险,已不推荐作为牙科首选灭菌方法。
- 彻底的清洁、正确的包装、严格的监测(尤其是生物监测)和规范的无菌储存 是确保灭菌成功、防止交叉感染的不可或缺的环节。
牙科诊所必须建立并严格执行基于循证医学的感染控制规程,选择合适的灭菌方法,并确保所有环节都符合国家/地区的卫生法规和标准(如中国的《医疗机构口腔诊疗器械消毒技术操作规范》)。