核心临床能力与专业水平 (权重最高)
-
诊断与治疗计划能力:
- 准确性: 病例诊断(错合分类、病因分析、骨面型评估等)的准确性和全面性。
- 合理性: 制定个性化、科学、可行的治疗计划(包括拔牙/非拔牙选择、矫治器选择、治疗目标设定、预期效果评估、治疗周期预估等)的合理性。
- 预见性: 对治疗过程中可能出现的并发症、风险及难点有预判,并制定应对预案。
- 复杂病例处理: 处理疑难、复杂病例(如骨性畸形、成人复杂病例、多学科联合治疗病例)的能力和经验。
- 方案沟通与知情同意: 清晰、耐心地向患者及家属解释治疗方案、风险、费用、预期效果,并确保充分知情同意。
-
临床操作技能:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 矫治器应用: 托槽/附件粘贴的精准度、效率;传统矫治、自锁矫治、隐形矫治等各类矫治器的熟练应用能力。
- 弓丝弯制与调整: 弓丝弯制技巧、调整的精细度和效率。
- 精细操作: 如橡皮圈牵引、颌间牵引、各类附件(如种植支抗)的应用、保持器制作与调整等操作的熟练度和精准度。
- 并发症处理: 对治疗中出现的并发症(如托槽脱落、弓丝刺伤、牙根吸收、关节问题等)的及时、有效处理能力。
- 无菌操作与感染控制: 严格遵守院感控制规范,操作规范、安全。
-
治疗结果与质量:
- 矫治效果: 治疗后患者牙齿排列、咬合关系、面型改善、功能恢复达到预期目标的比例和质量(稳定性、美观性、功能性),可通过病例回顾、模型分析、X线头影测量评估、患者满意度等综合判断。
- 治疗效率: 在保证质量的前提下,平均治疗周期是否合理,是否有效控制了不必要的复诊次数和时间。
- 保持效果: 保持器的设计、制作、佩戴指导及长期随访的规范性,保持期问题的处理能力。
- 患者舒适度: 治疗过程中患者的主观感受(疼痛、不适感等)控制情况。
临床业绩与工作量
- 病例数量与类型:
- 年度接诊新病例总数。
- 各类病例的分布(如儿童、青少年、成人;简单、中度、复杂;传统、自锁、隐形;拔牙、非拔牙等)。
- 高难度、高价值病例(如正颌外科术前术后正畸、严重骨性畸形、多学科联合治疗)的数量与质量。
- 治疗完成率: 按计划完成治疗并摘除矫治器的病例比例。
- 复诊管理: 复诊预约的及时性、复诊率的控制、患者依从性管理能力。
- 设备/材料使用效率: 是否合理使用医疗资源,有无浪费现象。
患者服务与沟通
- 患者满意度: 通过问卷调查、线上评价、投诉记录等综合评估患者对医生服务态度、沟通效果、治疗效果的满意度。
- 沟通能力:
- 与患者及家属的沟通:清晰、耐心、共情,能有效解答疑问,建立信任关系。
- 与护士/技师的沟通:清晰传达治疗要求和细节,确保配合顺畅。
- 与转诊医生/其他专科医生的沟通:有效协作,信息传递准确。
- 投诉处理: 处理患者投诉的数量、性质、处理方式及结果,有无重大医疗纠纷。
- 患者教育: 对患者进行口腔卫生、矫治器维护、饮食注意事项等健康教育的有效性。
团队协作与科室贡献
- 团队合作: 与护士、前台、其他医生(尤其是全科、修复、牙周、外科等)的协作顺畅度,是否积极参与团队工作。
- 知识分享与带教: 是否愿意分享经验,指导年轻医生或实习生,参与科室内部学习讨论。
- 流程优化: 对科室工作流程、管理制度的合理化建议及推动实施。
- 科室活动参与度: 积极参与科室会议、培训、义诊等活动。
持续学习与专业发展
- 继续教育:
- 参加国内外学术会议、培训班、工作坊的数量、级别及内容相关性。
- 完成规定的继续教育学分。
- 学习成果: 是否将新知识、新技术、新理念应用于临床实践,并取得良好效果。
- 学术研究: 是否参与临床研究、发表学术论文、参与课题等(尤其对教学医院或研究型机构更重要)。
- 证书与资质: 所需执业证书、职称证书等是否齐全有效。
职业素养与职业道德
- 医德医风: 遵守医疗伦理,尊重患者隐私,廉洁行医,无收受红包、回扣等违规行为。
- 责任心: 对患者高度负责,认真对待每一个病例,对工作一丝不苟。
- 工作态度: 工作积极性、主动性、敬业精神、时间观念。
- 规章制度遵守: 严格遵守医院及科室的各项规章制度、操作规程。
- 仪表言行: 着装规范,言行得体,维护医生职业形象。
其他(根据机构特点设定)
- 数字化应用能力: 如口扫、CBR、数字化方案设计、3D打印等技术的掌握与应用水平。
- 教学任务: 承担教学任务(如带教、讲课)的情况与效果。
- 科研任务: 科研项目的参与或承担情况。
- 成本控制意识: 在保证质量的前提下,对科室成本控制的贡献。
考核方式
- 量化指标: 病例数、完成率、满意度评分、投诉数、继续教育学分等。
- 定性评价:
- 上级/主任评价:基于日常观察、病例讨论、参与度等。
- 同事互评:团队合作、沟通协作等。
- 下属/护士评价:沟通协作、工作支持等。
- 患者评价:满意度调查、表扬信、投诉记录。
- 自我评价:总结年度工作、成绩、不足及改进计划。
- 病例评审: 随机抽取一定数量(尤其是复杂或典型)的完成病例,由资深医生或考核小组进行盲评,评估诊断、计划、操作、效果等。
- 述职报告: 医生进行年度工作述职,展示成果、反思不足、规划未来。
考核结果应用
- 绩效奖金分配: 核心依据。
- 评优评先: 优秀员工、先进工作者等评选。
- 晋升/职称评定: 重要参考。
- 培训发展: 根据考核结果制定个人发展计划,提供针对性培训。
- 岗位调整/续聘: 胜任力评估依据。
- 改进方向: 帮助医生明确优势与不足,制定改进目标。
注意事项
- 差异化: 考核标准应考虑医生资历(住院医、主治、副高、正高)、岗位侧重(临床为主、教学为主、科研为主)等因素有所侧重。
- 公平公正: 考核过程和标准应透明、客观、一致。
- 发展导向: 考核不仅是评判,更是促进医生成长和发展的工具。
- 动态调整: 考核指标和权重应根据医院战略、科室发展目标、行业变化进行定期审视和调整。
- 避免唯指标论: 需结合定性评价和综合判断,尤其关注医疗质量和患者安全。
这个框架提供了一个全面的视角,具体实施时需要根据医院的规模、性质(公立/私立)、发展阶段以及医生的具体岗位职责进行细化和调整,关键在于建立一个既能反映医生真实价值,又能引导其持续进步和提升患者满意度的科学考核体系。
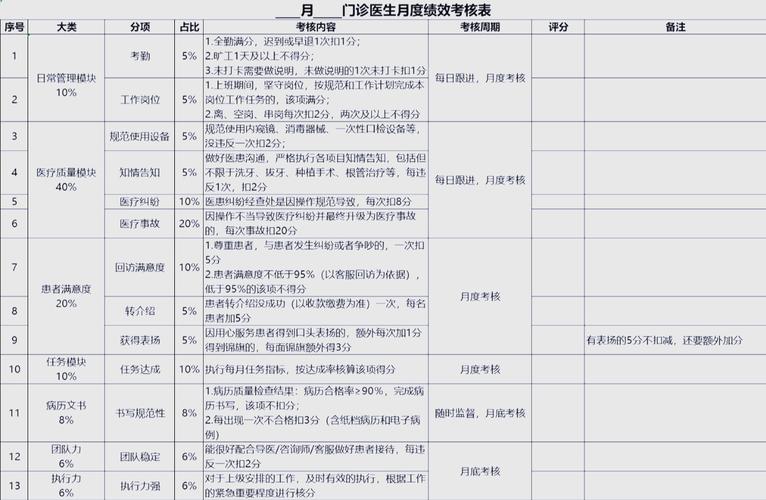
(图片来源网络,侵删)