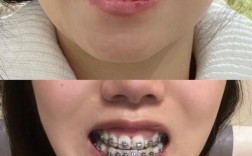
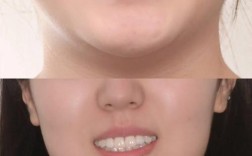
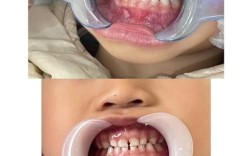
关于矫正牙齿时智齿是否需要拔除,没有一个绝对的“是”或“否”的答案,但在绝大多数情况下,正畸医生会强烈建议拔除智齿,尤其是矫正前或矫正过程中。 这是因为智齿的存在对矫正效果和长期稳定性构成了显著风险。

以下是详细分析:
🦷 为什么矫正牙齿时通常建议拔智齿?
-
防止矫正后复发(牙齿拥挤):
- 最主要的原因! 智齿(尤其是下颌智齿)通常位于牙列的最后方,如果它们萌出或试图萌出,会持续产生向前的推力(“楔形效应”),挤压前面的牙齿(尤其是前磨牙和磨牙)。
- 在矫正过程中,正畸医生花费了大量时间和精力将牙齿排列整齐,排齐了整个牙弓,如果智齿存在并持续施加力量,即使矫正完成,这些整齐的牙齿也可能被推挤回去,导致复发(重新拥挤、不齐)。
- 拔除智齿消除了这个潜在的复发源,大大提高了矫正效果的长期稳定性。
-
为矫正创造空间:
- 有时,为了排齐拥挤的牙齿或内收前牙(如“龅牙”),正畸医生需要额外的空间,拔除一颗或几颗智齿(尤其是位置不正、无法正常萌出的智齿)可以提供一部分空间,有时甚至可以避免拔除其他健康的牙齿(如前磨牙)。
- 即使智齿本身不用于矫正,拔除它们也能为后续可能的牙列调整(如磨牙后推、邻面去釉等)提供操作空间。
-
避免矫正过程中的干扰和并发症:
- 萌出性疼痛/冠周炎: 正在萌出或位置不正的智齿容易发炎(冠周炎),引起疼痛、肿胀、张口受限,这会严重影响矫正过程(如无法粘接托槽、无法戴橡皮筋、疼痛影响进食和口腔卫生维护)。
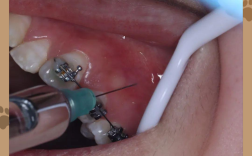
- 阻碍矫正器操作: 位置不正的智齿可能阻碍矫正弓丝的放置、调整或橡皮筋的挂戴。
- 损伤矫正器: 智齿萌出过程中可能顶到矫正器(如颊管、托槽),导致其脱落或损坏。
- 影响口腔卫生: 智齿区域很难清洁,容易堆积食物残渣和菌斑,增加龋齿和牙周炎风险,矫正器本身也增加了清洁难度,两者叠加风险更高。
-
预防远期问题:
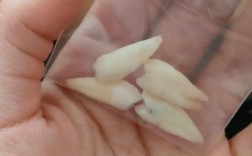
- 即使智齿目前看起来“没问题”,但它们是“高风险”牙齿,未来几乎肯定会带来问题:阻生、龋坏、牙周破坏、囊肿、邻牙损伤(第二磨牙远中龋或吸收)、颞下颌关节紊乱等,拔除它们是“防患于未然”。
- 年轻人拔除智齿,创伤小、恢复快、并发症少,年龄越大,拔除难度和风险越高。
🤔 在什么情况下智齿可以不拔?
虽然罕见,但在极少数特定情况下,医生可能会决定保留智齿:
-
完全萌出且位置、方向、咬合都完美:
- 智齿完全长出在正常位置,与对颌牙有良好的咬合关系,与邻牙无接触无挤压。
- 口腔卫生良好,无龋坏或牙周炎迹象。
- 这种情况非常少见,尤其是在需要矫正的人群中(通常意味着牙弓空间不足)。
-
空间充足且无萌出趋势:
- 通过X光片(全景片、CBCT)确认智齿有足够的萌出空间,且牙根发育完成,没有萌出的迹象(如完全骨埋伏但位置正、远离重要结构)。
- 医生判断其萌出风险极低,且不会对矫正效果构成威胁。
- 即使如此,也需要非常密切的长期观察。
-
患者身体状况或特殊原因无法耐受拔牙:
- 患者有严重的全身性疾病(如未控制的心脏病、血液病等),拔牙风险极高。
- 患者极度恐惧拔牙,且无法接受其他替代方案(如镇静拔牙),医生在充分告知风险后可能暂时保留。
- 这种情况是妥协性的,需要极其谨慎地评估风险和收益,并制定严密的监控计划。
📌 总结与建议
- 强烈建议拔除: 对于绝大多数接受正畸治疗的患者,拔除智齿是保障矫正效果长期稳定、避免复发、减少并发症、预防未来问题的标准做法和强烈建议。 正畸医生在制定矫正计划时,通常会将其作为重要的考量因素,甚至要求在矫正前拔除。
- 个体化决策: 最终决定需要正畸医生结合你的具体情况进行综合判断:
- 智齿的位置、方向、萌出状态(通过X光片评估)。
- 牙弓的拥挤程度和矫正难度。
- 矫正的目标(排齐、内收、改善咬合等)。
- 年龄和全身健康状况。
- 口腔卫生状况。
- 患者的意愿和配合度。
- 充分沟通: 务必与你的正畸医生进行深入沟通。 了解你的智齿情况、拔除的必要性、不拔除的风险、拔除的时机(矫正前、中、后)以及拔除过程,不要自行决定保留或拔除。
- 不要因恐惧而拖延: 拔除智齿(尤其是年轻患者)是相对成熟和安全的手术,现代技术(如微创拔牙)大大减轻了痛苦和创伤,长期保留智齿对矫正效果和口腔健康的潜在风险远大于拔牙本身的风险。
虽然理论上存在可以不拔智齿的极少数情况,但在矫正牙齿的背景下,拔除智齿通常是利大于弊、甚至是非常必要的。 为了获得稳定、持久的矫正效果,避免未来麻烦,请务必遵循正畸医生的专业建议,认真考虑拔除智齿。 不要因为暂时的不适或恐惧而留下长期的隐患。🦷✨