上颌无牙种植修复是指针对上颌牙列全部缺失(即上颌无牙颌)患者,通过植入种植体来支撑固定或可摘的修复体(如全口种植牙桥或覆盖义齿)的复杂治疗方式,这是口腔修复领域最具挑战性的技术之一,但也是恢复咀嚼功能、美观和发音的最有效方法之一。
核心挑战与考虑因素
-
骨量不足:
- 上颌窦气化: 上颌后牙区牙槽骨上方有上颌窦腔,常导致该区域骨量不足,无法直接种植。
- 牙槽骨吸收: 长期缺牙导致牙槽骨进行性吸收,尤其上颌前牙区(切牙孔附近)和后牙区吸收更严重。
- 解决方案:
- 上颌窦提升术: 通过上颌窦底冲顶术或内提升术,将上颌窦粘膜推起,在窦底和牙槽骨之间植入骨移植材料,增加骨高度。
- 骨增量技术: 如引导骨再生、骨劈开、骨块移植等,增加骨宽度和高度。
- 倾斜种植体: 在骨量有限区域(如上颌后牙区),将种植体倾斜植入,避开上颌窦,利用骨量较好的区域。
-
咬合力方向与分布:
- 上颌骨较疏松,承受咬合力相对下颌较弱。
- 修复体设计需考虑力的传导和分散,避免种植体过载。
- 解决方案:
- All-on-4/All-on-6 技术: 利用倾斜种植体和即刻负重技术,用最少的种植体(4或6颗)支撑固定桥,分散咬合力。
- 种植体分布优化: 合理设计种植体位置、角度和数量。
- 修复体材料与设计: 使用高强度材料(如氧化锆、钴铬合金),优化桥架设计。
-
软组织条件:
- 上颌无牙颌患者常伴有牙龈组织菲薄、附着龈宽度不足等问题。
- 解决方案:
- 软组织移植: 如游离龈瓣移植,增加附着龈宽度。
- 引导性组织再生: 促进软组织增量。
- 个性化基台设计: 优化穿龈轮廓,利于清洁和软组织塑形。
-
美学要求高:
- 上颌前牙区对微笑线、牙龈形态、牙齿颜色形态要求极高。
- 解决方案:
- 数字化美学设计: 利用口扫、面扫、DSD(数字微笑设计)等技术,术前模拟最佳美学效果。
- 临时修复体引导: 通过临时修复体塑造理想的牙龈形态。
- 材料选择: 全瓷材料提供最佳美学效果。
- 种植体平台位置: 精确控制种植体植入深度和角度。
-
长期稳定性与并发症:
- 上颌骨密度较低,种植体周围炎风险需警惕。
- 上颌窦穿孔、感染等并发症风险。
- 解决方案:
- 严格的适应症筛选: 全身健康状况、口腔卫生习惯、吸烟史评估。
- 精湛的外科技术: 减少创伤,确保初期稳定性。
- 完善的术后维护计划: 定期复查和专业洁治。
- 数字化导板辅助: 提高种植体植入精度,减少并发症。
主要的修复方案
-
All-on-4 / All-on-6 固定桥:
- 原理: 在上颌植入4颗或6颗种植体(通常后牙区倾斜植入),利用种植体之间的相互支撑,制作覆盖所有牙位的固定桥。
- 优点:
- 固定修复,稳定性好,舒适度高,接近天然牙感觉。
- 咀嚼效率高,恢复良好发音。
- 避免活动义齿的基托覆盖上腭,提高味觉舒适度。
- 通常可实现即刻负重(当天戴牙)。
- 缺点:
- 技术要求高,费用昂贵。
- 修复体损坏后维修复杂,可能涉及多个种植体。
- 对种植体周围炎敏感,一旦发生可能影响整个修复体。
- 适用人群: 骨量相对较好(可通过骨增量解决)、对生活质量要求高、能承担费用、依从性好的患者。
-
种植体支持的覆盖义齿:
- 原理: 在上颌植入2-4颗(通常2颗)或更多种植体,种植体上安装球帽、 Locator、杆卡等附着体,为覆盖义齿提供固位和支持。
- 优点:
- 费用相对固定桥低。
- 义齿可摘,便于清洁。
- 种植体数量要求少,对骨量要求相对较低。
- 修复体损坏或维修相对容易。
- 种植体周围炎风险相对分散。
- 缺点:
- 仍有基托覆盖上腭,舒适度不如固定桥。
- 咀嚼效率低于固定桥。
- 附着体和基托可能需要更换。
- 义齿仍有轻微动度。
- 适用人群: 骨量不足、预算有限、对活动义齿接受度尚可、或作为过渡方案。
-
其他方案:
- 多颗单冠: 在骨量充足区域植入多颗种植体,每颗种植体独立做牙冠,适用于特定情况,但上颌无牙颌通常不作为首选。
- All-on-4 + 上颌窦提升: 在骨量严重不足的后牙区,结合All-on-4理念和上颌窦提升技术。
治疗流程(
- 全面检查与评估:
- 口腔检查、口腔CT(CBCT)评估骨量、密度、重要解剖结构(上颌窦、神经管)。
- 全身健康状况评估(糖尿病、心脏病、吸烟史等)。
- 口腔卫生状况评估。
- 美学期望评估。
- 治疗计划制定:
- 根据评估结果,与患者充分沟通,确定最佳修复方案(All-on-4/6, 覆盖义齿等)。
- 是否需要骨增量、软组织增量手术。
- 是否需要数字化导板辅助种植。
- 制定分阶段治疗计划。
- 术前准备:
- 口腔卫生维护(洁治、牙周治疗)。
- 可能需要的拔牙(残根、残冠)。
- 骨增量/软组织增量手术(如需要)。
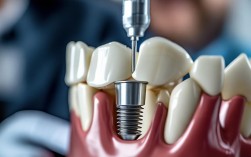
- 种植体植入手术:
- 局部麻醉或镇静/全麻下进行。
- 切开翻瓣,暴露牙槽骨。
- 使用数字化导板或自由手植入种植体。
- 上颌窦提升术(如需要)。
- 缝合伤口。
- 愈合期(骨结合):
- 通常需要3-6个月(上颌骨愈合时间通常长于下颌)。
- 期间可佩戴临时活动义齿。
- 二期手术(暴露种植体):
如种植体完全埋入,需切开牙龈,安装愈合基台,形成良好的牙龈袖口。
- 修复阶段:
- 取模(口内扫描或传统取模)。
- 技工室制作修复体(固定桥或覆盖义齿)。
- 试戴、调整、粘结(固定桥)或安装附着体(覆盖义齿)。
- 戴牙与复查:
- 最终修复体戴入。
- 详细指导患者清洁维护方法(重点清洁种植体周围)。
- 制定长期复查计划(通常3-6个月一次,之后每年1-2次)。
成功的关键因素
- 经验丰富的多学科团队: 口腔外科医生、修复医生、牙周医生、技师紧密合作。
- 精准的术前规划: 依赖CBCT和数字化技术。
- 精湛的外科技术: 确保种植体初期稳定性和骨结合。
- 高质量的修复体制作: 符合生物力学和美学要求。
- 患者的配合: 严格的口腔卫生维护、定期复查、戒烟。
- 合理的期望值: 患者需了解治疗过程、费用、可能的风险和局限性。
上颌无牙种植修复是一项技术复杂、费用高昂但效果显著的先进治疗,它为上颌全口缺牙患者提供了摆脱传统活动义齿、恢复接近自然牙功能与美观的绝佳选择,选择经验丰富的医生和诊所,进行全面的术前评估和制定个体化的治疗计划,是获得长期成功的关键,患者需要有良好的依从性和合理的期望值,并理解这是一个需要长期维护的治疗。