种植牙评估是一个全面且个性化的过程,旨在确保种植手术的成功率和长期效果,同时满足患者的功能和美观需求,它通常由种植牙医生(通常是口腔颌面外科医生或经过专业培训的修复科医生)在详细问诊和检查后进行。

以下是种植牙评估的关键环节和内容:
🦷 一、 口腔局部状况评估
-
缺失牙情况:
- 位置: 缺失的是单颗牙、多颗牙,还是半口/全口缺牙?不同位置的种植方案差异很大。
- 数量: 缺失牙的数量直接影响种植体的数量和设计。
- 时间: 缺失多久了?长期缺牙会导致牙槽骨吸收,影响骨量评估。
- 邻牙状况: 相邻牙齿的健康状况(是否有龋坏、牙周病、松动、需要修复等)。
- 对颌牙状况: 与缺失牙相对的牙齿是否有伸长、过度磨损等问题,这关系到咬合设计。
-
牙槽骨评估(最核心环节之一):
- 骨量(高度、宽度、长度): 通过临床检查和影像学检查(主要是锥形束CT - CBCT)精确评估种植区域牙槽骨的高度、宽度和长度,这是决定能否直接种植、是否需要植骨以及选择何种种植体直径和长度的关键。
- 骨密度: 骨质分为致密型(I型)、致密-疏松型(II型)、疏松-致密型(III型)、疏松型(IV型),骨密度影响种植体的初期稳定性、骨结合速度和长期成功率,CBCT可以提供骨密度信息。
- 骨轮廓: 骨嵴的形态是否规则,是否有骨缺损或倒凹。
- 重要解剖结构位置: 通过CBCT精确定位上颌窦、下颌神经管(包含下牙槽神经血管束)、颏孔等关键解剖结构的位置,确保种植体植入的安全距离,避免损伤神经、血管或穿透上颌窦。
-
口腔软组织评估:
- 牙龈状况: 牙龈厚度、宽度、角化龈宽度(非常重要!充足的角化龈有助于长期维护种植体周围卫生,减少炎症风险)、牙龈生物类型(厚龈生物型通常比薄龈生物型预后更好)。
- 系带和肌肉附着: 是否影响种植体周围清洁或修复体边缘设计。
- 粘膜健康状况: 有无炎症、溃疡、瘢痕等。
-
咬合与功能评估:
- 咬合关系: 是何种咬合关系(正常、深覆合、深覆盖、反合、开合等)?是否存在咬合干扰?
- 咬合力大小与方向: 患者的咬合力大小(是否有夜磨牙、紧咬牙等不良习惯)以及咬合力在种植区域的分布方向。
- 功能需求: 患者对种植牙的期望功能(主要是咀嚼功能,有时也涉及发音、美观)。
-
口腔卫生状况:
- 患者日常口腔卫生习惯(刷牙、使用牙线/牙缝刷、冲牙器等)。
- 口腔内其他牙齿的牙周健康状况(是否有活动性牙周炎?牙周炎是否得到良好控制?)。活动性牙周炎是种植的绝对禁忌症或需要先进行系统治疗。
🩺 二、 全身健康状况评估
-
系统性疾病史:
- 心血管疾病: 如高血压、冠心病、心瓣膜病、心功能不全等,需要评估手术风险,部分患者可能需要心内科医生会诊或预防性使用抗生素(如人工心脏瓣膜患者)。
- 糖尿病: 血糖控制情况至关重要,血糖控制不佳(如糖化血红蛋白HbA1c > 7%)会显著增加种植失败和感染风险,需要在内分泌科医生指导下控制血糖。
- 血液系统疾病: 如凝血功能障碍(血友病)、贫血、白血病等,可能增加术中或术后出血风险。
- 骨质疏松症: 正在接受双膦酸盐类药物(如阿仑膦酸钠、唑来膦酸等)治疗的患者,需警惕颌骨坏死风险,需谨慎评估,有时需要停药或选择其他方案,其他骨质疏松药物(如地舒单抗)也有类似风险。
- 肾脏疾病: 尤其是透析患者,影响伤口愈合和钙磷代谢。
- 肝脏疾病: 影响凝血功能和药物代谢。
- 自身免疫性疾病: 如类风湿关节炎、系统性红斑狼疮等,可能影响伤口愈合和骨结合,常需风湿免疫科医生评估。
- 长期服用免疫抑制剂: 如器官移植后患者,感染和骨结合失败风险显著增加。
- 头颈部放疗史: 放疗后区域血供差,骨坏死风险极高,通常被认为是种植的相对或绝对禁忌症,需极其谨慎评估。
-
药物史:
- 抗凝药(如华法林、阿司匹林、氯吡格雷等):需评估是否需要调整用药或采取局部止血措施。
- 双膦酸盐类药物(见骨质疏松)。
- 免疫抑制剂(见自身免疫病)。
- 其他可能影响伤口愈合或骨代谢的药物(如长期大剂量糖皮质激素)。
-
过敏史: 对药物、材料(如钛、镍)等的过敏情况。
-
吸烟史: 吸烟是种植失败(尤其是骨结合失败和种植体周围炎)最重要的独立危险因素之一。 吸烟者失败率显著高于非吸烟者,且风险随吸烟量增加而增加,医生会强烈建议戒烟,并告知吸烟对种植长期效果的严重影响。
-
口腔癌病史: 可能影响种植区域的选择和设计。
-
精神心理状况: 患者对治疗的期望值、依从性(能否严格遵守术后医嘱和长期维护)、是否有焦虑恐惧等,良好的依从性对种植长期成功至关重要。
📋 三、 患者期望与沟通
- 患者需求与期望: 患者对种植牙的主要诉求是什么?(功能?美观?两者兼顾?)对最终效果的期望值是否现实?
- 治疗方案与选择:
- 基于评估结果,医生会提出一个或多个可行的治疗方案(单颗种植、多颗种植、All-on-4/6即刻负重、覆盖义齿、植骨方案等)。
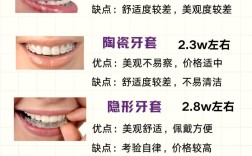
- 详细解释每种方案的优点、缺点、风险、成功率、时间周期、费用。
- 费用与知情同意:
- 清晰告知所有相关费用(种植体、基台、牙冠、手术费、植骨费、麻醉费、检查费等)。
- 充分告知手术和修复过程中可能出现的风险、并发症(如感染、出血、神经损伤(下唇麻木)、上颌窦穿孔、种植体失败、骨结合失败、种植体周围炎、美学效果不理想等)。
- 患者签署知情同意书,表示理解并同意治疗方案和风险。
📊 四、 影像学检查
- 全景片: 初步了解全口牙齿、牙槽骨、上颌窦、下颌神经管的大致情况。
- 根尖片: 用于评估单颗牙或局部区域。
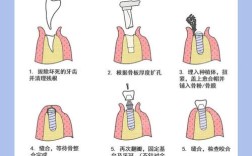
- 锥形束CT: 种植评估的金标准! 提供三维立体影像,精确测量骨量(高度、宽度、长度)、骨密度、精确定位重要解剖结构(神经管、上颌窦、颏孔),是制定精准种植计划的基础,通常需要制作种植手术导板来辅助精准植入。
🕒 五、 时间安排与流程规划
- 根据治疗方案(是否植骨、是否即刻负重等),规划整个治疗流程所需的时间(从首次手术到最终戴牙冠完成,通常需要数月)。
- 安排复诊时间点。
🧑⚕️ 六、 医生与机构的选择
- 选择经验丰富、技术精湛、设备先进(如CBCT、种植机、手术导板设计制作系统)的种植医生和正规口腔机构。
- 了解医生的成功案例和患者评价。
种植牙评估是一个系统化、个体化的过程,需要医生结合患者的口腔局部条件、全身健康状况、生活习惯、经济能力、期望值等多方面因素进行综合判断,充分的沟通、详尽的检查、精准的影像学分析以及合理的方案设计是种植牙长期成功的基石,患者在评估过程中应如实告知医生所有病史和用药史,并积极与医生沟通,共同做出最适合自己的治疗决策。💪🏻
在评估后,您会收到一份详细的报告和治疗方案,包含所有可能的选择、风险、时间表和费用,请务必花时间仔细阅读并提问,直到完全理解。 一个成功的种植牙不仅需要精湛的技术,更需要您作为患者对治疗过程的了解和配合。